MEDICALENCON
: REUNION DE FMC SUR LE SIDA
![]()
PLAN:
LES COMPLICATIONS du TRAITEMENT
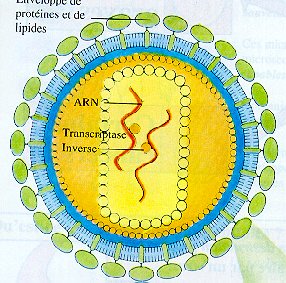
Fait partie de la famille des RETROVIRUS composés de 3 groupes :
A - les Spumavirus
B - les Oncovirus : (HTLV, sarcomes, lymphomes )
C -Les Lentivirus : VIH 1 et 2
LES RETROVIRUS se définissent par
-particules de 100 nm de diamètre
-génome avec2 molécules d' ARN simple brin
-enveloppe
-mode de réplication par bourgeonnement grâce à un enzyme Reverse Transcriptase
Les VIRUS du SIDA :
VIH 1 ( le plus fréquent en France )
VIH 2 ( en Afrique)
Variabilité:
Taux de mutation: 1 pour 1000 nucléotides copiés
Le génôme viral contient 10000 nucléotides
Un changement par génôme et par cycle réplicatif
Il n'y a pas de souches semblable et chez un même individu,il
existe de multiples "microvariants",
Variabilité extrêmement élevée et plus prolongée.
Tropisme: -Lymphocytes CD4,
-monocytes et macrophages,
-microglie du syst. Nerveux Central,
-cellules folliculaires dendritiques des ganglions, -cellules de langherans de la peau et des muqueuses,
-mais aussi dans le syncitio trophoblaste des cellules porteuses de la molécule CD4, et récemment pole apical et basal cellules coliques,
Effet Cytopathogène
destruction des lymphocytes CD4,
Recherche des anticorps anti HIV: Test de dépistage pour HIV1 et HIV2 par la méthode Elisa
Test de confirmation par le Western-blot
Recherche d'une Antigénémie P24
IMPORTANT: Un résultat positif ne doit être rendu qu'après confirmation sur un second prélèvement.
CONDUITE A TENIR:
Délai à partir de J0 Tests de dépistage
| J0 à J 2 | Pas de dépistage
possible Eventuellement prophylaxie Possible test Elisa pour contamination > 3 mois |
| J3 à J 13 | Pas de dépistage
possible Pas de prophylaxie |
| J14 à J21 | Antigénémie P 24 (Optimum à J15-J16) test Elisa pour contamination > 3 mois |
| J21 à J 28 | Antigénémie P 24 et Elisa |
| J29 et au delà | Elisa |
-un certain nombre de circonstances ou de situations cliniques pathologiques, a fortiori chez le sujet jeune :
quand un patient le demande, car il se trouve ou s'est trouvé, dans une situation potentiellement à risque rapport sexuel non protégé, accident de préservatif, viol, toxicomanie avec partage de matériels, accident exposant au sang (de travail ou pas),...
-diagnostic précoce d'une primo -infection,
-bilan prénuptial, avant ou pendant une grossesse, lors d'une fausse couche, en cas d'IVG, avant une intervention chirurgicale...
La sérologie VIH ne peut être réalisée qu'avec l'accord du patient, les résultats ne pouvant être révélés qu'au patient lui-même par le médecin.
DANS QUELLES CIRCONSTANCES DOIT-ON PROPOSER UNE SEROLOGIE VIH A TITRE DIAGNOSTIC
Les symptômes de l'infection à VIH étant parfois peu spécifiques, il ne faut pas oublier de proposer une
sérologie du VIH devant les situations pathologiques suivantes (après en avoir informé le patient), notam
ment chez un sujet jeune:
• Devant un tableau de polyadénopathies
• Devant la paralysie d'un nerf cranien (surtout paralysie faciale)
• Devant une altération de l'état général chez un sujet jeune
• Devant la survenue d'un zona, d'une tuberculose, d'une candidose buccale, d'un herpès extensif récidivant sans cause apparente chez le sujet jeune
• Devant toute fausse-couche
• Devant des pneumopathies ou sinusites récidivantes chez un sujet jeune
• Devant une pneumopathie à pneumocoque
· Devant un syndrome confusionnel chez un sujet jeune
• Devant un syndrome diarrhéique chronique ou récidivant
• Devant une fièvre au long cours
• Devant une leucoplasie orale chevelue
• Devant une hépatite virale B et C
• Devant une MST
• Une méningite ou une méningoencéphalite aiguë lymphocytaire
On doit également proposer systématiquement une sérologie VIH dans le cadre du bilan prénuptial
• Si possible avant ou pendant une grossesse
• Avant toute intervention chirurgicale
• En cas d'interruption volontaire de grossesse
Enfin, chez tout partenaire de patient séropositif on peut également proposer une sérologie VIH à distance
• Un syndrome viral évoquant cliniquement et biologiquement une MNI mais dont l'étiologie n'est pas prouvée sérologiquement
• Toute pathologie d'allure virale
inexpliquée ,
![]() HAUT
HAUT
BI THERAPI E
TRI THERAPI E
QUADRITHERAPIE . . .
ANALOGUES NUCLEOSIDIOUES
ANALOGUE NON NUCLEOSIDIOUE
ANTI-PROTEASES.
OBJECTIFS
• Meilleure qualité de vie !! Charge virale basse
• CD4 le plus haut possible
THERAPEUTIQUE VIH
ANTIVIRAUX
Actuellement à notre disposition 15 molécules
1 ° Les Analogues Nucléosidiques : "AN" -`' IN" -"NRT'1"
Chef de file -AZT= RETROVIR
-DDC = HIVID
-DDI = VIDEX
-3TC = EPIVIR
-D4T = ZERIT
-Abacavir = ZIAGEN
-3TC+AZT = COMBIVIR
TRIZIVIR
DAPD- D4C?
2° Les Inhibiteurs Non Nucléosidiques de la reverse transcriptase "NNRTI" - "INN"
-Efavirenz = SUSTIVA
-Nevirapine = VIRAMUNE
-Delavirdine=RESCRIPTOR*, Emivirine, Capravirine, TMC 120,
Quinazolinone ... ?
3° Les Inhibiteurs de la Protéase = Antiprotéases : "IP" - `AP"
-Indinavir= CRIXIVAN
-Saquinavir = FORTOVASE INVIRASE
-Nelfinavir = VIRACEPT
-Amprenavir = AGENERASE
-Lopinavir = ABTr = KALETRA
BMS232/632 : ATU en juin, Tipranavir, Mozenavir, dmp 450...
= Ritonavir Norvir* : effet " booster "
4° Autres
Analogues Nucléotidiques
TENOFOVIR
-Adefovir
• Nouvelles classes : inhibiteurs de l'entrée du virus
-Inhibiteurs de l'attachement,
-Inhibiteurs des co-recepteurs,
-Inhibiteurs de fusion
-T20 : s/c : fin 2001
-T1249
-Inhibiteurs de l'integrase,
-Inhibiteurs du DC SIGN,
- Inhibiteurs des proteines régulatrices du NEF.
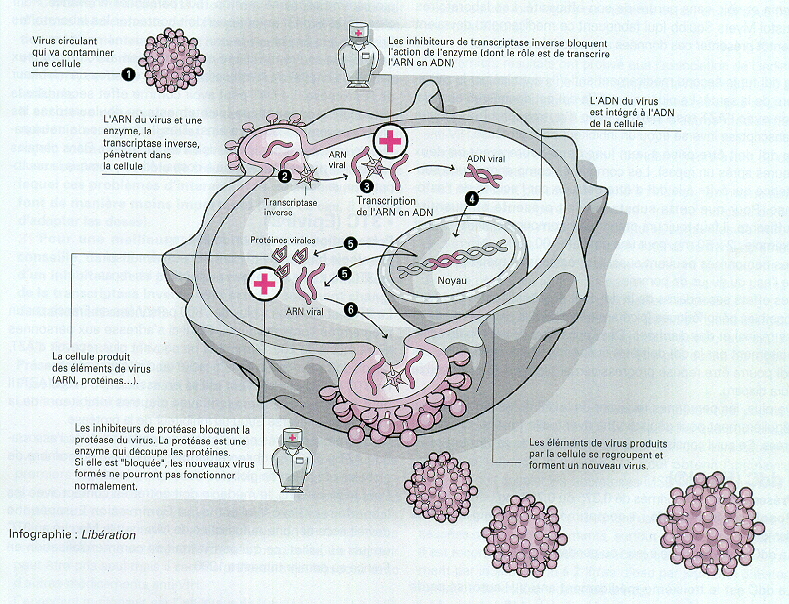
TABLEAU DU MODE D'ACTION DES MEDICAMENTS
I ) Primo-infection
Fièvre ,adénopathies , pharyngite , rash , myalgies, arthralgies ,céphalées, diarrhée , hépatosplénomégalie, syndrome mononucléosique , thrombopénie ,leucopénie ,élévations des transaminases donc y penser
II ) Syndrome des Lymphadénopathies généralisées persistantes
III ) Atteintes Pulmonaires : 80
Pneumocystis Carinii (pneumocystose)
Les Mycobactéries :-la Tuberculose
--les Mycobactéries Atypiques
Les infections à Pyogènes : pneumo,haemophilus...
Les Mycoses : candidoses,cryptococcose,hystoplasmose,Aspergillose...
Les infections Virales : CMV,
Les infections rares : toxo
La pneumonie interstitielle lymphoïde chronique
IV ) Atteintes Neurologiques
Focalisées La Toxoplasmose
Leuco-encéphalopathie multifocale Progressive
Non focales : -Encéphalite à Cytomégalovirus
-Encéphalopathie VIH
-Syphilis et autres.. .
Méningites : cryptocoques, tuberculeuses, Listeria...
Neuropathies périphériques
Polynévrites sensitives, démyélinisantes(Guillain-Barré),
méningo-radiculonévrites, mononévrite ou multinévrite
Myélopathies
Atteintes musculaires
V ) Atteintes Digestives
-Atteintes buccales inf à Candida
-leucoplasie orale chevelue
-ulcérations buccales
-gingivites et péri-odontites,
-hypertrophie salivaire
-Atteintes Oesophagiennes
Candidose
Oesophagites
-Atteintes gastriques : Candida, CMV, tumorale(Kaposi)
-Atteintes des voies biliaires : cholécystite, cholangite
-Entérocolites : Diarrhées d'origine
-parasitaires : cryptosporidies,microsporidies...
-virales: hèrpes, CMV
-bactériennes : salmonelloses, shigelloses,clostridium
VII ) Atteintes Cutanées
Virales : -Herpés
-Zona
-Molluscum Contagiosium, Papillomavirus...
Bact : folliculite...
Mycoses
Parasitaires
Autres : dermite séborrrhéique, prurigo, toxidermies
Tumeurs: Sarcome de Kaposi ...
VIII) Tumeurs Malignes
-La Maladie de Kaposi: virus HHV8
-Les Lymphomes non hodgkiniens et autres cancers
IX) Autres manifestations viscérales
-Atteintes Ophtalmologiques
Rétinites à CMV : 25% des patients à CD4 <50
Autres : conjonctivites, toxo, nécrose ...
-Atteintes Rénales : souvent c'est la Hyalinose segmentaire et focale
-Atteintes Hématologiques
thrombopénies anémies atteintes leucocytaires : leucopénie
COMPLICATIONS et EFFETS SECONDAIRES DU TRAITEMENT
-"HABITUELS"
-troubles digestifs, nausées, diarrhées,
-myélotoxicité : anémies, neutropénie...
-Neuropathies périphériques (Videx, Hivid, Zerit),
-myopathies (AZT),
-pancréatites (Videx,Hivid),
-hépatites,
-coliques néphrétiques( AP),
-acidose lactique, -réaction d'hypersensibilité : INNRT
fièvre, rash, vomissements, asthénie pas de réintroduction
-réactions cutanées, décès
-LIPODYSTROPHIES
anomalies de la répartition des graisses présentes dans 60 à 70 % chez les patients sous trithérapie
forme lipoatrophique : fonte du tissu adipeux (aspect de " " vieux ")
forme avec surcharge adipeuse tronculaire (ventre, gynécomastie, bosse de bison... forme mixte)
-OSTEOPOROSES ET OSTEONECROSES,
-TROUBLES METABOLIQUES
anomalies glucidiques avec insulinorésistance dans 30%,
anomalies lipidiques : 30 à 50% avec HDL c bas et LDL c qui augmente ce qui donne un profil très athérogène
plus un risque de pancréatite par élévation des triglycérides.
-Cytopathies Mitochondriales ? Nouveau né
Tous les 6 mois si CD4>500 & CV<10 000 copies
-NFS, plaquettes, -Typage Lymphocytaire, -Charge Virale.
Tous les 3 mois si CD4<500 ou Traitement AV
-NFS, plaquettes,
-Typage Lymphocytaire,
-Charge Virale,
-F.0 si CD4<50
-sérologie toxoplasmose, une fois par an si négative,
-et si traitement :
-créatinine, -transaminases, phosphatases alcalines, gamma-GT, bilirubine -CPK -Glycémie, test de tolérance au sucre tous les 6mois, -Cholestérol, triglycérides, HDL-cholestèrol -
PREVENTION
DEPISTAGE et DIAGNOSTIC PRECOCE
DIAGNOSTIC DES INFECTIONS OPPORTUNISTES
SI PATIENT EN TRAITEMENT:
Surveiller de l'observance du traitement
Recherche des complications
Surveillance biologique
ROLE SOCIAL
H.A.D
ACCOMPAGNEMENT
TRAVAIL EN RESEAU AVEC LE MEDECIN HOSPITALIER